Лечење булимије
Булимија може проузроковати озбиљне и по живот опасне медицинске компликације, као што су електролитска неравнотежа, срчани проблеми (од неправилног рада срца до затајења срца), пропадање зуба, болести десни, гастроезофагеални рефлукс и пробавни проблеми.
Булимија се такође често јавља са депресивним поремећајима и анксиозним поремећајима. Може се истовремено појавити са употребом супстанци и поремећајима личности. И постоји повишен ризик за самоубиство.
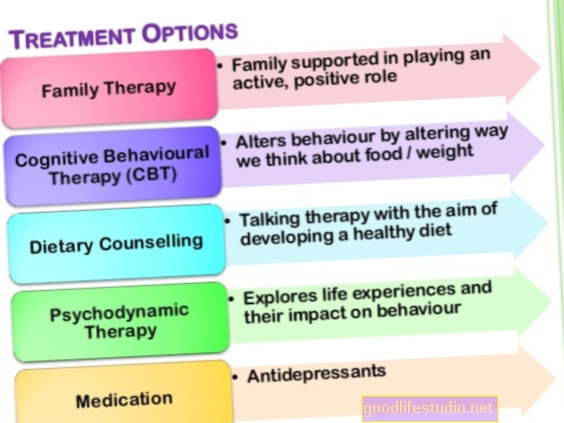
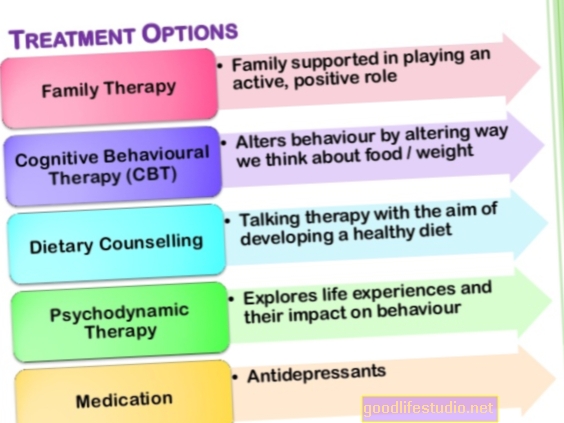
Међутим, иако је булимија озбиљна болест, она се може успешно лечити и појединци се у потпуности опорављају. Третман за децу и одрасле је психотерапија. Лекови могу бити корисни, али никада не смеју бити једина интервенција. Иако се обично преферира амбулантно лечење, неким особама са булимијом могу бити потребне интензивније интервенције.
Психотерапија
Психотерапија је темељ лечења булимије. За децу и тинејџере са булимијом, смернице за лечење поремећаја исхране и истраживања препоручују употребу породичног лечења адолесцентне булимије нервозе (ФБТ-БН). То обично укључује 18 до 20 сесија током 6 месеци. У ФБТ-БН, родитељи су значајан део лечења. Терапеут помаже родитељима и детету да успоставе однос сарадње како би створили редовне обрасце исхране и смањили компензационо понашање. У каснијим фазама ФБТ-БН, терапеут и родитељи подржавају дете у успостављању веће самосталности, према потреби. У завршној фази, терапеут се фокусира на све бриге родитеља или детета у вези са прекидом лечења, заједно са стварањем плана за превенцију рецидива.
Ако ФБТ-БН не помогне или родитељи не желе да имају тако велику улогу у лечењу, следећи корак може бити појединачни ЦБТ, који је посебно прилагођен поремећајима у исхрани код адолесцената. Ова врста ЦБТ-а фокусира се на смањење дијета, заједно са променом поремећених понашања и мисли везаних за тежину и облик. Третман се такође фокусира на развојне изазове и укључује неколико сесија са родитељима.
За одрасле, према већини смерница за лечење поремећаја храњења и најновијим истраживањима, појачана когнитивна терапија понашања (ЦБТ-Е) има најбоље доказе о булимији. ЦБТ-Е се сматра првом линијом лечења и у студијама надмашује остале третмане.
ЦБТ-Е се обично састоји од 20 сесија током 20 недеља, а почетне сесије су обично два пута недељно. То је високо индивидуализована терапија, што значи да терапеут ствара специфичан третман за сваку особу, у зависности од њихових симптома. ЦБТ-Е има четири фазе: У првој фази терапеут и клијент стичу разумевање булимије, стабилизују исхрану и решавају проблеме са тежином. У другој фази, терапеут се фокусира на „сагледавање стања“ или преглед напретка и осмишљавање третмана за следећу фазу. У трећој фази, терапеут се фокусира на процесе који одржавају болест, што обично укључује уклањање дијете, смањење забринутости око облика и исхране и бављење свакодневним догађајима и расположењима. У последњој фази, терапеут и клијент се фокусирају на кретање кроз неуспехе и задржавање позитивних промена које су направили.
Већина смерница за лечење такође препоручује интерперсоналну терапију (ИПТ) као алтернативу ЦБТ-у. Истраживање које је упоредило ЦБТ са ИПТ открило је да ЦБТ тежи да делује брже, али ИПТ сустиже и доводи до значајног побољшања и трајних, дуготрајних ефеката.
ИПТ се заснива на идеји да међуљудски проблеми узрокују ниско самопоштовање, негативно расположење и анксиозност, што доводи до тога да појединци преједају и учествују у другим симптомима поремећаја храњења. Ово постаје циклус који се не завршава, јер понашања са поремећајима храњења могу додатно разбити односе и социјалне интеракције и покренути симптоме. ИПТ траје око 6 до 20 сесија и има три фазе.
У првој фази терапеут и клијент добијају свеобухватну историју односа и симптома особе и како утичу једни на друге. У другој фази, терапеут и клијент се фокусирају на једно проблематично подручје и на циљеве лечења (који су постављени заједно). ИПТ укључује четири проблематична подручја: туга, међуљудски спорови око улога, транзиција улога и међуљудски дефицит. На пример, терапеут и клиничар могу се усредсредити на сукоб са блиским пријатељем и начин на који га могу решити или на навигацију током транзиције започињања колеџа. У трећој фази, терапеути и клијенти разговарају о завршетку лечења, прегледају напредак и идентификују како да се одржи тај напредак након терапије.
Поред тога, постоје и други третмани који изгледају обећавајуће за булимију. На пример, дијалектичка терапија понашања (ДБТ) првобитно је развијена за лечење граничног поремећаја личности и хронично самоубилачких особа. У својој адаптацији за поремећаје у исхрани, ДБТ се фокусира на уклањање опијања и прочишћавања, и стварајући живот испуњенији. Учи појединце здравим вештинама емоционалне регулације и уравнотеженом приступу исхрани, између осталих вештина.
Још једна обећавајућа интервенција је интегративна когнитивно-афективна терапија (ИЦАТ), која укључује 21 сесију и седам примарних циљева. На пример, особе са булимијом уче како да препознају и толеришу различита емоционална стања; усвојите редовну рутину исхране; укључите се у решавање проблема и само-умирујућа понашања када су у ризику од поремећаја у понашању; негујте самоприхватање; и управљају нагонима и понашањем са поремећајима у исхрани након лечења.
Лекови
Флуоксетин (Прозац), селективни инхибитор поновног узимања серотонина (ССРИ), једини је лек који је америчка Управа за храну и лекове одобрила за лечење булимије. Одобрење се првенствено заснивало на два велика клиничка испитивања, која су открила да флуоксетин смањује преједање и повраћање. Чини се да су дозе од 60 до 80 мг флуоксетина ефикасније од нижих доза. Међутим, неки људи са булимијом можда неће моћи да толеришу већу дозу, па лекари обично започињу лекове са 20 мг и постепено повећавају дозу ако лек не делује.
Уобичајени нежељени ефекти флуоксетина укључују несаницу, главобољу, вртоглавицу, поспаност, сува уста, знојење и узнемирени стомак.
Остали ССРИ се сматрају третманима друге линије, али постоје неке мере предострожности. Према чланку из 2019. године о фармаколошком лечењу поремећаја исхране, постоји одређена забринутост због продуженог КТц код појединаца који узимају високе дозе циталопрама (Целека). Опет, вероватно је да ће и особама са булимијом требати велике дозе. (Необично дугачак КТ интервал повезан је са повећаним ризиком од развоја абнормалних срчаних ритмова.) Ово ограничава употребу циталопрама и могуће есциталопрама (Лекапро).
Од виталног је значаја никада не нагло престати узимати ССРИ, јер то може произвести синдром прекида, што неки стручњаци називају повлачењем. То може укључивати симптоме сличне грипу, вртоглавицу и несаницу. Уместо тога, важно је да вам лекар помогне полако и постепено смањује дозу лека (чак и тада се ови симптоми и даље могу јавити).
Истраживање лекова код адолесцената било је врло ограничено. Само једно мало, отворено испитивање 2003. године разматрало је ефикасност флуоксетина код 10 тинејџера са булимијом. Открило је да је флуоксетин ефикасан и да се добро подноси. Међутим, ово истраживање није поновљено и нису спроведена испитивања контролисана плацебом. Ризик од самоубиства може бити већи код ССРИ-а у млађој популацији, па је од пресудног значаја да лекари разговарају о тим ризицима са клијентима и породицама и да пажљиво надгледају клијенте којима је преписан ССРИ.
Поред тога, било је пуно истраживања о трицикличним антидепресивима (ТЦА) у лечењу булимије код одраслих. Најбољи ТЦА за булимију може бити десипрамин (Норпрамин) јер има мање срчаних ефеката, седација и антихолинергичних нежељених ефеката (нпр. Сува уста, замагљен вид, затвор, вртоглавица, задржавање урина). Старије смернице за лечење из САД (2006) саветују да се ТЦА не користе као почетни третман, док смернице Светске федерације друштава за биолошку психијатрију из 2011 препоручују ТЦА.
Лекови могу бити корисни, али се никада не смеју прописивати као једини начин лечења булимије. Уместо тога, мора бити праћена терапијом.
Одлука о узимању лекова треба да буде заједничка. Кључно је разговарати са лекаром о свим забринутостима, укључујући потенцијалне нежељене ефекте и синдром прекида терапије (са ССРИ).
Хоспитализација и друге интервенције
Амбулантно лечење је прво лечење. Међутим, ако амбулантно лечење не успе, особа је самоубилачка, понашање поремећаја храњења се погоршало или су присутне медицинске компликације, можда ће бити потребне интензивније интервенције.
Постоје разне могућности за интензивне интервенције, а одлука треба да се доноси на индивидуалној основи. Генерално, специфична интервенција зависи од тежине, медицинског статуса, мотивације за лечење, историје лечења, истовремених стања и осигурања.
За неке особе са булимијом боравак у стамбеном центру за поремећаје храњења могао би бити прави избор. Такве установе обично укључују широк спектар специјалиста - психолога, лекара и нутрициониста - и третмане - индивидуалну терапију, групну терапију и породичну терапију. Појединци бораве у центру 24/7 и једу оброке под надзором.
Када је особа са булимијом тешко болесна или има друге озбиљне медицинске проблеме, можда ће бити потребна кратка хоспитализација у болници која ће јој помоћи да се стабилизује. Ако је могуће, најбоље је боравити у јединици која је специјализована за лечење поремећаја у исхрани.
Када се то сматра сигурним, особа почиње да похађа амбулантно лечење. То може бити делимична хоспитализација (ПХП) или интензивно амбулантно лечење (ИОП). ПХП може бити прикладан за особе које су медицински стабилне, али им је и даље потребна структура и подршка да се не укључују у поремећаје исхране. То обично значи одлазак у центар за поремећаје храњења око 6 до 10 сати дневно, 3 до 7 дана у недељи; присуство различитим терапијама, попут индивидуалне и групне терапије; и тамо једу већину својих оброка, али спавајући код куће. ИОП укључује похађање програма лечења, који такође укључује разне терапије, неколико сати дневно, 3 до 5 дана у недељи, и једење тамо једног оброка.
Стратегије самопомоћи
Обрати се реномираним ресурсима. На пример, можете погледати књиге Победи свој поремећај у исхрани и Када ваш тинејџер има поремећај у исхрани. Када бирате ресурс, веома је важно да се уверите да не препоручује дијету или мршављење, јер ангажовање било ког од њих покреће и продужава булимично понашање. (Још једна кључна реч од које се морате клонити је „управљање тежином“.) У овом делу Псицх Централ-а, стручњакиња за поремећаје храњења Јеннифер Роллин дели зашто је обећавање губитка килограма клијентима неетично. Роллин такође дели више на овом и овом подкасту.
Научите се ефикасно носити са емоцијама. Ако не можете седети са непријатним емоцијама, то може довести до поремећаја у исхрани. Срећом, обрада емоција је вештина коју свако може научити, увежбати и савладати. Можете почети са читањем неколико чланака (нпр. Како седети са болним емоцијама) или књига о емоцијама (нпр. Смиривање емоционалне олује).
Надгледајте своје медије. Иако медији не узрокују поремећаје у исхрани, они могу закомпликовати опоравак и продубити вашу жељу за дијетом и губитком килограма. Обратите пажњу на људе које пратите на друштвеним мрежама, емисије које гледате, часописе које читате и друге врсте информација које трошите. Престаните пратити појединце који промовишу детоксикацију, дијету, „планове оброка“ и уопште величају гледајући на одређени начин. Уместо тога, следите појединце који заузимају анти-дијетски приступ и који су заговорници здравља у свакој величини.
Америчко психијатријско удружење. (2013). Дијагностички и статистички приручник за менталне поремећаје (5. издање). Арлингтон, ВА: Америчко психијатријско издаваштво.
Андерсон, Л. К., Реилли, Е. Е., Бернер, Л., Виеренга, Ц. Е., Јонес, М. Д., Бровн, Т. А., ... Цусацк, А. (2017). Лечење поремећаја исхране на вишим нивоима неге: преглед и изазови. Тренутни извештаји о психијатрији, 19, 48, 1-9. ДОИ: 10.1007 / с11920-017-0796-4.
Врана, С.Ј. (2019). Фармаколошки третман поремећаја у исхрани. Психијатријске клинике Северне Америке, 42, 253-262. ДОИ: 10.1016 / ј.псц.2019.01.007.
Горрелл, С., Ле Гранге, Д. (2019). Ажурирање о третманима адолесцентне булимије нервозе. Психијатријске клинике Северне Америке, 42, 2, 193-204. ДОИ: хттпс://дои.орг/10.1016/ј.цхц.2019.05.002.
Хилберт, А., Хоек, Х.В., Сцхмидт, Р. (2017). Клиничке смернице засноване на доказима за поремећаје храњења: међународно поређење. Тренутно мишљење о психијатрији, 30, 423-437. ДОИ: 10.1097 / ИЦО.0000000000000360.
Карам, А.М., Фитзсиммонс-Црафт, Е.Е., Танофски-Крафф, М., Вилфлеи, Д.Е. (2019). Интерперсонална психотерапија и лечење поремећаја у исхрани. Психијатријске клинике Северне Америке, 42, 205-218. ДОИ: 10.1016 / ј.псц.2019.01.003.
Котлер Л., Девлин М.Ј., Давиес М., Валсх, Б.Т. (2003). Отворено испитивање флуоксетина за адолесценте са булимијом нервозом. Јоурнал оф Цхилд Адолесцент Псицхопхармацологи, 13, 3, 329–35. ДОИ: 10.1089 / 104454603322572660.
Национални институт за изврсност у здравству и нези (НИЦЕ). (2017). Поремећаји исхране: препознавање и лечење. Преузето са нице.орг.ук/гуиданце/нг69.
Писетски, Е.М., Сцхаефер, Л.М., Вондерлицх, С.А., Петерсон, Ц.Б. (2019). Психолошки третмани у настајању код поремећаја у исхрани. Психијатријске клинике Северне Америке, 42, 219-229. ДОИ: 10.1016 / ј.псц.2019.01.005.
Ваде, Т. Д. (2019). Најновија истраживања о булимији нервози. Психијатријске клинике Северне Америке, 42, 21-32. ДОИ: 10.1016 / ј.псц.2018.10.002.